Immediate postextraction implantation
8. Immediate postextraction implantation
치아 발거 후 즉시 임플란트 식립은 외과적 술식의 횟수 감소, 치조골의 체적 유지, 그리고 발치로부터 임플란트 지지 보철물의 수복까지의 기간을 줄일 수 있는 점 등의 장점이 있다.
또한 심미성이 요구되는 부위에서 즉시 임플란트 식립을 시행하였을 때에 심미적으로 만족할 만한 결과를 얻은 여러 연구가 있어 즉시 임플란트 식립은 심미적인 결과를 얻기 위한 예지성이 높은 치료법이라 할 수 있다.
1) Late implantation, delayed immediate implantation, immediate immediate implantation
골유착(osseointegrated) 임플란트의 성공적인 결과로 인하여, 예후가 의심되는 치아의 치료를 위해 발치와 동시에 골내 임플란트를 식립하는 방법이 치과 및 구강 악안면외과에서 관심의 대상이 되고 있다.
임플란트 식립술에는 발치 후 즉시 식립하는 immediate immediate implantation, 발치 2∼8주 후 연조직이 치유된 후 식립하는 delayed immediate implantation, 발치 4∼6개월 후 치조골이 치유된 후 식립하는 late implantation이 있다. 일반적으로 즉시 임플란트 식립술은 immediate immediate implantation을 일컫는다.
2) 발치후 즉시 임플란트와 골이식
자연적으로 치유될 수 있는 공극의 임계 크기는 학자마다 다르며 Botticelli 등의 연구에서 거친 표면의 임플란트를 사용한 경우 임계 거리가 1.25~2.25mm 라고 보고하였다.
Araujo 등은 공극이 경조직으로 자연치유 되나 그 과정은 발치와 내부의 골 형성과 외부의 골 흡수가 동시에 일어나는 방식으로 진행된다고 하였다.
Spray 등은 임플란트 식립 후 협측 골판의 흡수가 발생하지 않도록 임플란트 외측으로 최소 존재해야 하는 골의 두께(Critical buccal bone thickness)가 존재하며 그 두께는 약 1.8mm라고 주장하였다.
또한 Testori 등은 임계 거리보다는 협측 골판의 두께에 의해 골이식술의 여부가 결정되어야 한다고 하였다. 즉 두께가 1.8mm 이하이면 협측골의 상실이 많이 일어나므로 이러한 경우에는 골증대술을 동시에 시행해 주는 것이 좋다.
발치후 즉시 임플란트 식립시 발치와와 임플란트 표면간의 거리가 2mm 이내인 경우에는 골이식을 시행하지 않아도 된다라고 2010년도 이전에는 통용되는 이론이었으나 최근의 장기적 추적조사결과에 따르면 간극이 있다면 최대한 제거하고 임플란트 표면과 발치와 사이의 공간을 osteoconduction, osteoinduction을 일으킬 수 있는 골재료를 추가해야 한다고 추천하고 있다.
본 저자도 이러한 이론에 맞추어 협측골이 2mm 이하이고 발치와와 임플란트 표면 간 간극이 있을 경우에는 반드시 골이식을 고려하고 있다.
3) 발치 후 즉시 임플란트 식립을 위한 발치 방법과 식립방법
발치시에 가장 주의해야 할 사항은 발치로 인한 buccal cortex와 septal bone, alveolar bone process의 상실은 기능성 심미적 임플란트의 실패로 이어지기 때문에 아주 조심해서 발치해야 하는 사항이다.
임플란트 식립부위에 대한 발치시에는 뿌리가 두 개가 있는 경우에는 치아가 두 개가 있는 것으로 판단하여 발치하고 치아 뿌리가 세 개 있는 경우에는 치아가 세 개 있는 것으로 생각하고 발치하여야 한다.
그리고 치아 뿌리가 한 개 일 경우에는 근관이 두 개 이상이라고 생각하고 Hemisectional odontectomy를 시행해야 발거가 가능하게 된다.
발치와에 식립하는 위치는 상악전치부의 경우에는 발치와 중앙에서 palatal 부위로 3mm 치우쳐서 drilling을 시행해야 하면 상악 구치부의 경우에는 septal bone에 임플란트를 식립한다는 생각으로 drilling이 이루어져야 한다.
하악의 전치부 경우에는 발치시 buccal cortex의 파절이 발생하기 쉽고 전치부의 경우 buccal bone의 두께가 얇기 때문에 반드시 골이식에 대한 고려를 해야 한다. 하악 구치부의 경우에는 septal bone이나 mesial root에 식립하는 것을 권유한다.
4) 발치 후 즉시 임플란트 식립시 초기 고정력은 성공률을 높인다.
발치 후 즉시 임플란트를 식립할 경우엔 임플란트의 초기 안정성이 매우 중요하다.
따라서 치근단 부에서 최소한 3-5mm 정도 깊이 식립되어야 초기 고정을 얻을 수 있으며 다근치 발치 후 즉시 식립하는 경우엔 건전한 치조골이 존재하는 치근부위를 선택하여 식립하는 것을 추천한다.
충분한 골이 존재하는 곳이 대부분 치근간 중격골인 interseptal bone이기 때문에 이곳에 식립을 항상 추천하고 있다.
최근에는 표면처리가 강화된 tapered form 임플란트를 식립할 경우엔 발치창의 형태와 잘 부합되면서 초기 골유착이 잘 이루어지기 때문에 치근단 부를 넘어 식립할 필요가 없다는 주장을 하기도 하지만 본 저자의 경우에는 치근단 부를 넘어서 3mm 정도 이상으로 식립하여 초기 고정력을 얻고 있다.
이러한 경우 대부분 13-15mm(상하악 전치부의 경우)의 임플란트 식립체를 고려하고 있다.
5) 발치 후 즉시 임플란트의 술후 합병증
초기 골유착 실패 및 심미적 결손 등이 빈발한다고 알려져 있다.
즉, 상악 전치부에서는 순측 치조골양이 부족하거나 너무 순측으로 치우치게 식립되면 술후 치조골 흡수와 이차적인 치은퇴축이 발생하면서 심미적 결손을 초래하게 된다.
발치시에 buccal bone주변의 염증이 있거나 파절이 발생할 것으로 판단되는 경우나 발치창 상태가 불량한 경우에는 임플란트 식립을 단계적으로 시행하는 것을 추천하며 즉시 식립시에는 임플란트의 식립 위치, 방향 및 각도를 정확하게 cone beam CT를 통해서 확인하고 설정해야 한다.
발치 후 즉시 식립 임플란트 예후에 대해서는 대부분의 논문에서 12개월 ~24개월 경과관찰에서 88~100%의 생존율을 보고하고 있으며 5년간의 생존분석에 관한 논문에서는 89~100%의 생존율을 보여 적응증 선정과 초기 고정력이 우수하면서 초기 과부하가 절대로 가해지지 않는다면 대체적으로 좋은 결과를 유도하게 된다는 사실을 확인할 수 있다.
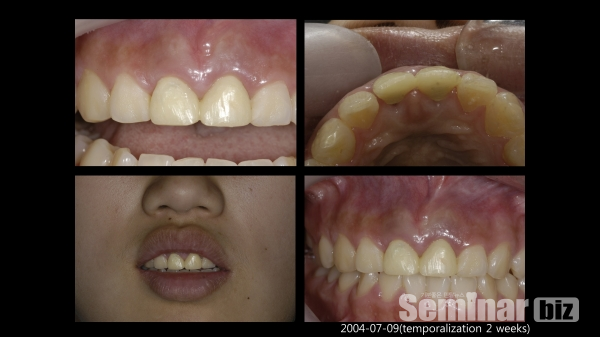
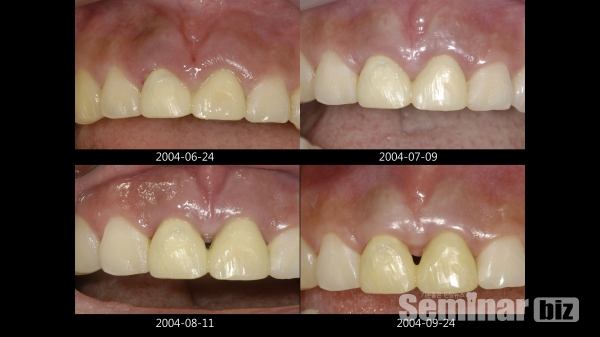
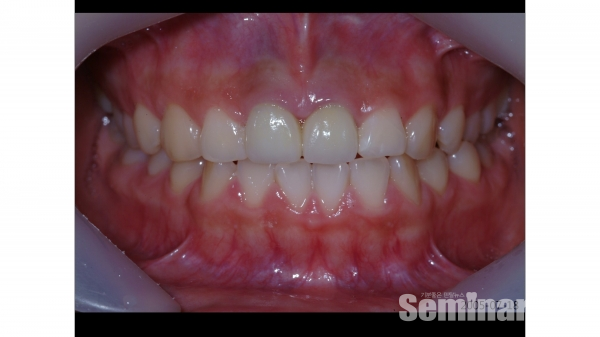
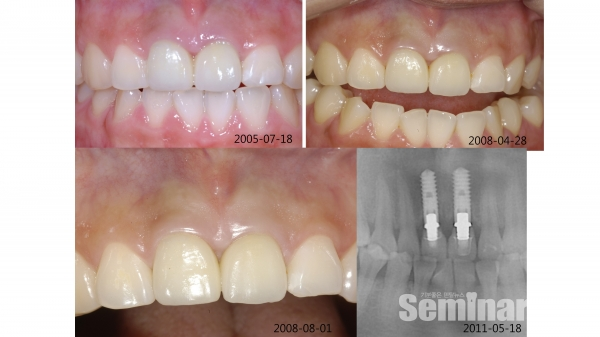
6) 상악 전치부 immediate postextraction implantation 증례
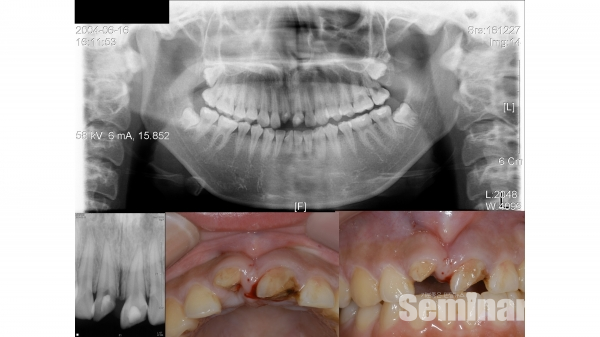
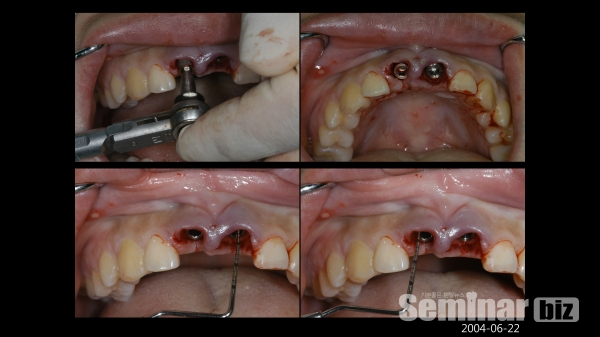
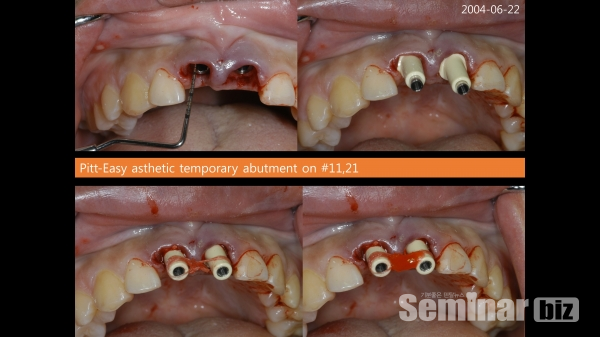
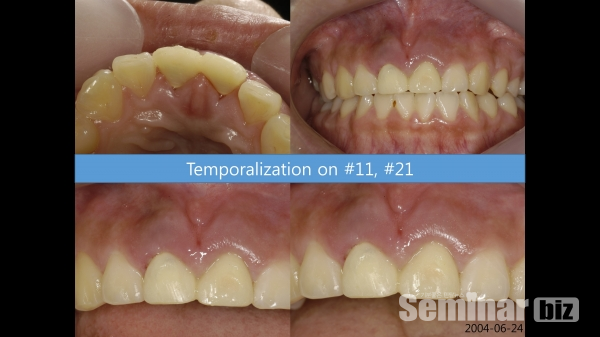
목차
1. 약물성 골괴사증의 최신지견
2. 골수염 치료의 최신지견
3. 골수와 관련된 질환에 대한 치료개념의 변화
4. 난치성 골질환과 관련된 진단
5. 골이식의 최신개념
6. 치과임플란트와 골이식술
7. 상악동거상술과 임플란트 식립
8. Immediate postextraction implantation
권경환 교수 (원광대학교 치과대학 구강악안면외과)
-원광대학교 치과대학 졸업
-원광대학교 치과대학 부속병원 구강악안면외과 수련
-전남대학교 치의학대학원 구강악안면 외과학교실 박사학위 취득
-Texas Baylor 치대 구강악안면외과 교환교수(rhBMP-2 연구)
-16대 원광대학교 치과대학 부속치과병원장
-원광대학교 치과대학 구강악안면외과학교실 주임교수
-보건복지부 장애등급판정위원(치과대표)
-한국의료분쟁조정중재원 치과분야 중재위원
-대한악안면성형재건외과학회 보험이사

